Questions fréquentes
sur le nouveau modèle de soins psychologiques dans les soins en première ligne
destinées aux psychologues et orthopédagogues
Il s’agit d’une convention qui a été proposé en concertation avec l’INAMI, le SPF Santé publique, Sécurité de la chaîne alimentaire et Environnement et l’ensemble du secteur des soins de santé mentale et qui a été approuvée par le Comité de l’Assurance de l’INAMI le 26 juillet 2021. Le point de départ était le protocole d’accord qui a été approuvé le 2 décembre 2020 par tous les ministres compétents en matière de santé publique.
La convention de l’INAMI est une convention conclue entre l’INAMI et les réseaux de santé mentale, dans laquel sont définies les conditions et le financement d’un modèle de soins intégrés multidisciplinaire, de l’offre de soins psychologiques et des missions. Pour pouvoir adhérer à cette offre de soins, les psychologues et les orthopédagogues cliniciens doivent à leur tour conclure une convention avec les réseaux de soins de santé mentale.
L’approche des soins psychologiques de première ligne consiste à organiser des soins multidisciplinaires qualitatifs et intégrés. En effet, une plainte concerne rarement un seul domaine fonctionnel (social, psychologique, somatique, etc.). Une équipe multidisciplinaire de professionnels peut offrir une réponse adaptée en fonction de l’évolution des besoins d’un utilisateur de soins individuel. L’objectif est de rendre le seuil d’accès aux soins psychologiques aussi bas que possible. La fonction de soins psychologique de première ligne sera simple, direct et facilement accessible dans des lieux de proximité.
La première séance dans la fonction psychologique de première ligne est gratuite et offre la possibilité de clarifier la situation de l’utilisateur. En fonction de l’intensité de la plainte et de la question de l’usager, celui-ci peut bénéficier d’une intervention dans le cadre de la fonction psychologique de première ligne (et travailler sur le renforcement de sa résilience), ou être orienté vers la fonction spécialisée (pour recevoir un psychodiagnostic ou un traitement) ou être orienté vers une autre forme d’aide et de soins.
Les sessions peuvent être individuelles ou en groupe. En outre, il existe également des activités, « autres missions », qui ne sont pas couvertes par une session.
Dès la première séance, un « bilan fonctionnel » est établi. Le « bilan fonctionnel » est un instrument de travail qui précise la plainte actuelle, l’histoire, les difficultés et les capacités de l’usager dans son contexte.
En outre, ce « bilan » est également un moyen de communication entre les prestataires de soins et d’aide et est obligatoire lors de l’inscription à des soins psychologiques spécialisés. Ces soins spécialisés font partie d’un réseau spécialisé. L’indication de soins spécialisés dépend exclusivement de l’intensité de la plainte et est accessible indépendamment de l’âge de l’usager ou de ses problèmes spécifiques. Pour les situation d’urgences (par exemple, risque élevé pour l’intégrité physique de l’usager) ou les plaintes très complexes, d’autres formes d’assistance et de soins sont plus appropriées. À cette fin, le réseau de soins spécialisés peut faire appel à d’autres partenaires tels que les équipes mobiles de crise, …
L’accès aux soins spécialisés est possible après une orientation vers le réseau de soins psychologiques spécialisés local qui a conclu une convention avec le réseau de santé mentale et sur base du bilan fonctionnel, qui montre qu’une intervention spécialisée spécifique est nécessaire (art. 6, 3° de la convention)
Ce bilan fonctionnel est établi lors d’une première séance par un psychologue /orthopédagogue clinicien et est gratuit si le psychologue clinicien/orthopédagogue est conventionné. S’il s’agit d’un psychologue/orthopédagogue conventionné qui dispense des soins spécialisés, la séance doit néanmoins toujours être suivie d’une demande au réseau de soins spécialisés pour répondre aux besoins spécifiques de l’usager évalués dans le bilan. La séance est facturée comme une première séance de première ligne servant à l’élaboration du bilan et reste donc gratuite pour l’usager.
Le bilan est de préférence complété par un médecin impliqué dans le suivi de l’usager, afin d’obtenir une image globale du fonctionnement de l’usager.
La demande et l’orientation vers des soins psychologiques spécialisés doivent être expliquées au préalable à l’usager afin qu’il puisse prendre une décision éclairée et partagée avant d’accéder au réseau de soins spécialisés.
Le bilan fonctionnel est un instrument de travail et de communication établi entre le ou les prestataires de soins et l’usager des soins et son contexte. Le bilan donne un aperçu de la situation actuelle (sociale, médicale, psychologique, …) de l’usager dans son contexte, y compris les antécédents pertinents, et indique le type de soins ou d’aide nécessaire. Il peut également être utilisé entre professionnels pour coordonner les soins. Enfin, avec l’usager et son contexte, il peut être utilisé comme document d’évaluation d’une intervention en cours.
Un modèle a été mis à la disposition du réseau pour harmoniser et faciliter son utilisation. Le contenu de ce modèle peut être complété en fonction des besoins spécifiques de l’usager et de son contexte.
Les informations données doivent toujours tenir compte des intérêts de l’utilisateur et être limitées à ce qui est nécessaire. L’usager peut consulter son dossier dans les limites et conditions légales.
Idéalement, la première consultation devrait être effectuée par le psychologue/orthopédagogue de première ligne. L’accès à la première consultation est direct (cela signifie que l’utilisateur n’a pas besoin d’une ordonnance pour avoir accès à cette première consultation).
Pour les soins psychologiques spécialisés, par contre, le bilan fonctionnel est une condition d’accès pour bénéficier de soins psychologiques spécialisés financés. En effet, le bilan de la situation de l’usager dans son contexte (dans le cadre du bilan fonctionnel) doit montrer quelle prise en charge spécialisée est la plus appropriée.
A cet égard, le bilan peut être complété par un médecin traitant (par exemple : médecin, pédopsychiatre, gériatre, etc.) De plus, le bilan doit être mis à jour pendant et à la fin du traitement, éventuellement en concertation avec le médecin traitant, pour montrer l’évolution de la situation de l’utilisateur.
Quelle que soit la nature de la fonction, le bilan peut toujours être complété par d’autres prestataires de soins de santé afin d’obtenir un aperçu complet de la situation de l’usager, de soutenir la coopération multidisciplinaire et de fournir une assurance de qualité.
Les sessions de groupe durent 120 minutes, dont au moins 90 minutes sont consacrées au contact direct avec les participants. Une session de groupe peut être précédée et terminée par une séance individuelle, au cours de laquelle le psychologue/orthopédagogue clinicien examine avec l’usager si une session de groupe est adaptée ou suffisante. Les sessions de groupe sont composées d’un minimum de 4 et d’un maximum de 15 bénéficiaires. Attention : afin d’éviter que, parce qu’un bénéficiaire se désiste, il n’y ait pas 4 bénéficiaires présents, il est recommandé de programmer ces interventions pour plus de 4 bénéficiaires.
Les sessions individuelles durent 60 minutes (dont au moins 45 minutes avec l’usager).
Dans le cas de sessions individuelles avec des enfants et des adolescents, il est possible qu’une session se poursuive seul avec les parents, le tuteur légal ou un membre de la famille.
Une combinaison de sessions de groupe et de sessions individuelles n’est pas possible au sein d’une même fonction (première ligne versus spécialisée), à l’exception d’une première et d’une dernière session individuelle dans le cadre d’un suivi en groupe.
Dans le cadre du financement des soins psychologiques de première ligne, un honoraire de 75 euros est prévu par prestation consistant en une session individuelle (avec 45-60 minutes de contact avec l’usager) comme convenu au sein du régime de l’assurance maladie. Cela comprend la préparation et la conclusion de la session, le déplacement, la consultation, etc. Sur ce montant, 71 ou 64 euros sont à la charge de l’assurance maladie et respectivement 4 ou 11 euros respectivement sont perçu de l’intervention personnelle de l’usager (avec ou sans intervention majorée).
L’intervention de groupe (avec un minimum de 90-120 minutes de contact avec les participants) est remboursée différemment d’une session individuelle, en raison du temps de préparation relativement plus long, de l’économie d’échelle (plus de personnes en demande d’aide peuvent être prises en charge en même temps) et de l’efficacité de l’intervention. Une intervention de groupe est réalisée en binôme, sous la supervision d’au moins un psychologue/ orthopédagogue (remboursement de 200 €) avec, soit, un autre psychologue/orthopédagogue, soit un autre prestataire de soins ou d’assistance ou un expert de vécu (remboursement de 126 €), soit un médecin (remboursement de 200 €).
Cela inclus également la préparation et la conclusion de la session, le déplacement, ainsi que l’intervention personnelle de 2,5 euros pour chaque usager qui participe.
Il existe également d’autres interventions :
- Rémunération pour la concertation multidisciplinaire (225 € pour un total d’au moins 3 professionnels)
- Trajet de soins (préparation du dossier du patient, contacts, rédaction du bilan fonctionnel (60 €) ou pour « autres missions » (à déterminer). L’intervention pour le trajet de soins de 60 € peut être divisé en deux si l’usager a eu recours aux deux fonctions de soins psychologiques.
Oui.
En tant que psychologue/orthopédagogue clinicien, vous pouvez fournir des soins psychologiques spécialisés. Cette attribution dépendra alors du niveau d’expérience du psychologue ou de l’orthopédagogue, comme le montre son portfolio.
L’âge, les problèmes et le diagnostic ne sont pas des critères d’exclusion. Cette offre de soins psychologiques est destiné aux personnes présentant des problèmes légers à modérés ou modérément graves.
Ce service n’est pas adapté aux problèmes urgents ou très complexes. Si vous voulez offrir des soins aux enfants et aux adolescents, vous devez rejoindre le réseau de santé mentale pour les enfants et les adolescents (<24 ans) (www.archipelbw.be) ; si vous voulez offrir des soins aux adultes, vous devez rejoindre le réseau pour les adultes et les seniors (>15 ans) (www.reseau107bw.be).
Dans le cas de sessions individuelles avec des enfants et des adolescents, il est possible qu’une session soit organisée seule avec les parents, le tuteur légal ou un membre de la famille.
Le lieu est défini de manière très large. Il peut s’agir du cabinet du professionnel ou d’un lieu fréquemment fréquenté par la personne (par exemple, à l’école, au travail, dans les clubs de jeunes, les centres médicaux, etc.)
Une séance peut également se dérouler chez l’usager si celui-ci est incapable de se déplacer). L’objectif est d’aller vers l’usager et lui offrir des soins de proximité qui répondent aux réalités de son contexte.
L’échange d’informations entre professionnels vise à obtenir des soins meilleurs et plus appropriés grâce à la coopération et à la coordination. La santé mentale étant tout aussi importante que la santé physique pour le bien-être car elles s’influencent mutuellement, il est important que les professionnels disposent de toutes les informations utiles et nécessaires pour comprendre pleinement la situation de l’usager et, si nécessaire, impliquer les acteurs de l’aide et du soin.
Les informations données doivent toujours tenir compte des meilleurs intérêts de l’usager et se limiter à ce qui est nécessaire.
Pour s’inscrire à des soins psychologiques spécialisés, le bilan fonctionnel est complété par un médecin traitant (p. ex. médecin généraliste, pédopsychiatre, gériatre) afin que les problèmes sous-jacents et les traitements antérieurs soient également pris en compte ; ceci à condition que l’usager ait donné l’autorisation de contacter le médecin, le tout conformément à la loi sur les droits des patients.
Oui, le bilan fonctionnel est établi dans un langage compréhensible avec l’usager (ou son représentant légal). L’objectif principal du bilan fonctionnel est donc d’aider l’usager à formuler ses questions et ses objectifs et de lui donner la possibilité de contribuer à la réalisation du plan de traitement.
L’usager (ou son représentant légal) peut refuser que des informations soient échangées avec d’autres prestataires de soins, ou que son médecin traitant soit impliqué dans la préparation du bilan. Si ce refus est exprimé par écrit, le psychologue/orthopédagogue ajoutera ce document au dossier de l’usager. Ce n’est qu’à cette condition que ce refus ne remet pas en cause le remboursement des séances.
Si l’usager n’a pas de médecin traitant, le psychologue/orthopédagogue clinicien le note dans le dossier de l’usager afin que le remboursement des séances puisse être effectué. Le psychologue ou l’orthopédagogue peut aider l’usager à consulter un médecin.
Après une évaluation intermédiaire de la prise en charge psychologique spécialisée, une concertation multidisciplinaire peut être organisée.
Cette concertation multidisciplinaire coordonne diverses interventions autour et en coopération avec l’usager et sa famille, et comprend au moins trois prestataires de soins (par exemple, un psychiatre, un médecin généraliste, un spécialiste des soins psychologiques). Cette concertation ne peut avoir lieu qu’avec le consentement de l’usager, de ses parents ou de son tuteur légal. Cette concertation dure au moins 60 minutes. Un rapport est établi. Cette consultation ne peut être facturée qu’une seule fois par usager par période de 12 mois, et doit être envisagée de façon complémentaire aux autres interventions existantes organisant et finançant des concertations.
Pour pouvoir participer au modèle de soins psychologiques de première ligne, il faut :
- Etre un psychologue clinique/orthopédagogue, indépendant ou salarié
- Signer une convention avec un réseau de soins de santé mentale
- Avoir un visa et un agrément en tant que psychologue/orthopédagogue clinicien.
- Etre disponible pour un minimum de 8 heures/semaine dans un (plusieurs) réseau(x) dont au moins 4 heures par réseau.
- Etre prêt à renforcer les soins multidisciplinaires intégrés au niveau local en :
- Communiquant au réseau les lieux où il dispensera ses soins (localités)
- Fournissant des soins de proximité et proactifs dans l’environnement de l’utilisateur des soins et son contexte
- Collaborant avec d’autres professionnels d’autres secteurs
- Facilitant les sessions de groupe
- Ayant une expérience clinique minimale dans le domaine des soins psychologiques de première ligne ou dans le domaine de la fonction psychologique spécialisée (démontrable par portfolio).
- Ayant une compréhension de la vision de la réforme de la santé mentale
- Etant en mesure de garantir des soins de qualité dans le respect des dispositions de la convention et en tenant compte des possibilités qu’elle offre
- Participant au réseau (partenariat local, formation, intervision,…)
- Voulant participer à l’évaluation scientifique de l’offre.
Attention : Aucune indemnité n’est versée pour les sessions/interventions qui peuvent déjà être financées par un autre pouvoir publique ou une autre réglementation.
Chaque réseau de soins de santé mentale dispose d’un budget, qui est calculé sur base de la population appartenant à la zone de travail de ce réseau et des besoins de cette population. Ce budget sert non seulement à rendre les soins psychologiques accessibles aux groupes cibles vulnérables, mais aussi à établir une coopération avec les partenaires locaux en matière de soins et de bien-être. À cette fin, les réseaux signeront des accords avec les candidats qui s’engagent à fournir des soins psychologiques dans le cadre de la philosophie et de la vision des réseaux.
Il existe 11 réseaux de soins de santé mentale pour enfants et adolescents (SMEA) et 21 réseaux pour adultes, dont le réseau de la communauté germanophone où les adultes et les enfants et adolescents sont inclus dans le même réseau (voir le site de l’INAMI)
La territoire des réseaux SMEA correspond à celle des provinces :
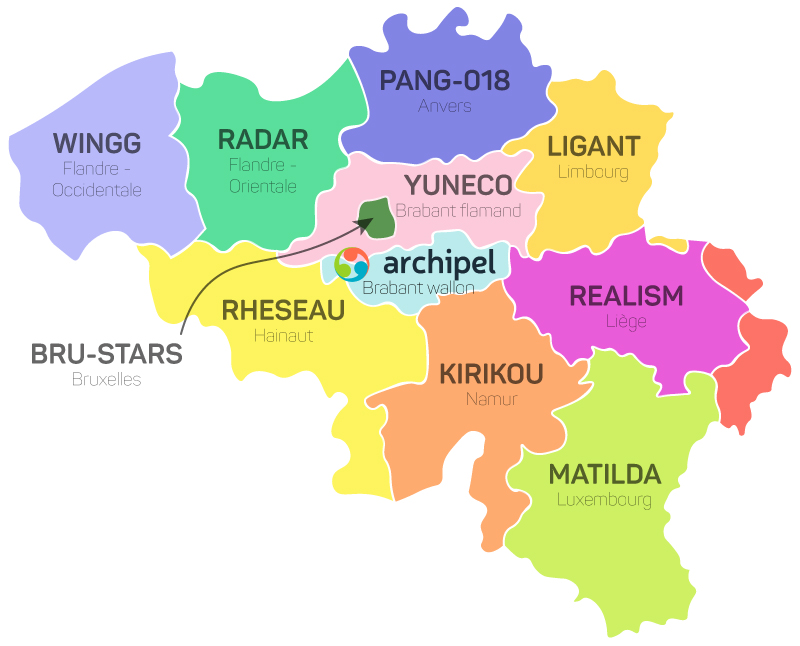
Pour les réseaux adultes, la répartition des zones est la suivante :
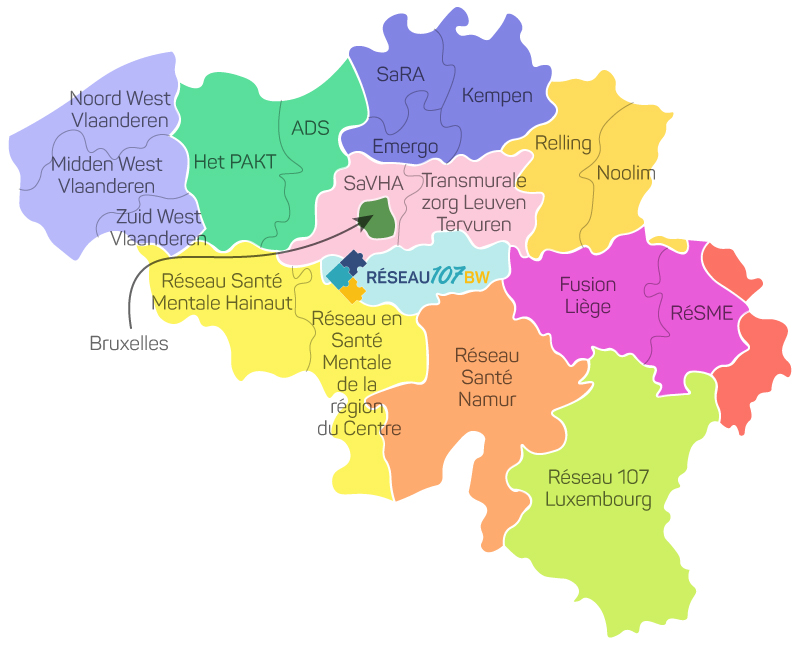
En tant que psychologue clinicien ou orthopédagogue, vous pouvez signer une convention avec le ou les réseaux dont le territoire correspond à votre adresse professionnelle ou à votre lieu de travail souhaité. Si vous n’avez pas encore d’adresse professionnelle, un lieu approprié peut être trouvé avec le réseau.
Vous pouvez consulter le site de l’INAMI pour identifier le réseau auquel vous appartenez.
Oui, le psychologue clinicien ou orthopédagogue salarié qui est désigné par une organisation agréée pour effectuer les missions de soins est éligible. Pour la durée et les missions pour lesquelles il est nommé, il ne peut percevoir aucune autre rémunération ou faire l’objet d’un autre accord de rémunération par une autre autorité.
Quel que soit le statut (salarié ou indépendant), la prise en charge doit être conforme à la vision décrite dans le protocole d’accord du 2/12/2020 et le mémorandum sur la santé mentale publique.
Pour pouvoir fournir des soins dans le cadre de cette convention en tant que salarié, votre employeur (organisation reconnue au sein de COBHRA) doit conclure une convention avec le réseau de soins de santé mentale. Cela implique que l’organisation et vous-même acceptez le cadre et la vision. Parlez-en avec votre employeur et contactez votre réseau pour voir si votre organisation s’inscrit dans la vision large de cette offre.
Les pseudocodes sont des codes à 6 chiffres qui correspondent à différents prestations (sessions, et autres missions). Ce sont ces codes que le psychologue / orthopédagogue clinicien doit mentionner dans l’application web fournie par l’ASBL IM dans le cadre de la facturation et du paiement des soins. Tous les pseudocodes sont mentionnés à la fin de la convention.
Oui, vous devez contacter votre réseau.
Il n’y a pas de « transfert » automatique vers la convention approuvée par le comité de l’assurance le 26/07/21. Toutefois, comme vous aviez déjà adhéré à la convention précédente « soins psychologiques de première ligne », la procédure de candidature sera accélérée.
Conformément à l’article 11, 5° de la convention, chaque réseau doit analyser les besoins et l’offre de sa population et identifier les groupes les plus vulnérables. L’utilisation du budget disponible doit être hiérarchisée en conséquence. Les réseaux doivent donc assurer l’adéquation entre l’offre et la demande de soins.
Par ailleurs, compte tenu des changements majeurs, il est nécessaire que le candidat psychologue/orthopédagogue prenne connaissance du contenu de la convention et y adhère.
La ancienne convention court au plus tard jusqu’au 31/12/2021.
Par soucis de simplicité, les séances remboursées en 2021 pour la précédente convention ne seront pas prises en compte et le compteur du nombre de sessions financées est remis à zéro.
Les psychologues/orthopédagogues cliniciens qui ont conclu la convention PPL avec un réseau ont le choix : soit ils continuent à travailler jusqu’au 31/12/2021 dans le cadre de l’ancienne convention PPL, soit ils choisissent de passer à la nouvelle convention avant le 31/12/2021. Ils peuvent le faire au plus tôt à partir de la date à laquelle le réseau a conclu la convention avec l’INAMI.
La recherche scientifique montre que le nombre de séances qui peuvent être financées par l’assurance maladie répond aux besoins du groupe cible. Le psychologue/orthopédagogue clinicien examine les besoins de l’usager lors d’une première session (gratuite), en établissant une évaluation personnelle (bilan fonctionnel). Sur la base de cette session, avec l’usager, une indication de soins appropriés sera établie et, si nécessaire, une orientation vers des soins spécialisés plus intensifs au sein du réseau sera effectuée.
Si le nombre de séances finançables est dépassé, il ne sera pas imputé au régime d’assurance maladie.
Un psychologue clinicien/orthopédagogue passe une convention avec le réseau pour fournir des soins pendant un certain nombre d’heures par semaine et pour coopérer avec les acteurs du réseau. En dehors de la convention, le psychologue/orthopédagogue clinicien est libre d’exercer une ou plusieurs autres activités professionnelles.
Ce nouveau modèle de soins n’a pu voir le jour que grâce à une collaboration intensive avec les différents acteurs du terrain, tels que les représentants des psychologues cliniciens et des orthopédagogues , les médecins généralistes et les psychiatres, les associations de patients et de familles, les réseaux de soins de santé mentale, les organisations hospitalières, les organismes assureurs et les administrations concernées.
Le psychologue/orthopédagogue clinicien conventionné s’engage à participer à au moins trois intervisions/supervisions par réseau sur une période de 12 mois avec d’autres psychologues cliniciens/orthopédagogues ou d’autres professionnels actifs dans le domaine couvert par réseau de santé mentale. Ces intervisions/supervisions sont organisées localement par les réseaux. Elles sont organisées en fonction des besoins et des attentes des usagers par rapport aux missions de la convention. Ils sont destinés à aider et à soutenir le professionnel dans la compréhension et la mise en œuvre de l’offre. Ils contribuent également à améliorer la qualité des soins et à renforcer la coopération multidisciplinaire.
